De diagnose en behandeling van een vermoedelijke hoornvliesinfectie kan veel lijken op het betreden van een doolhof: Je hebt geen kaart naar je bestemming en veel veelbelovende paden lopen uit op teleurstellende doodlopende wegen. Je hoeft echter niet te verdwalen tussen de talloze details van de voorgeschiedenis en het onderzoek van de patiënt. In dit artikel vertellen specialisten op het gebied van hoornvliesonderzoek hoe zij hoornvlieszweren diagnosticeren en behandelen, in de hoop u de nodige aanwijzingen te geven in uw zoektocht naar genezing.
Beslissende factoren
Hoewel hoornvliesspecialisten zweren meestal in een vergevorderd stadium zien, in plaats van slechts verdachte vlekjes, kunnen zij een licht werpen op waar de uitgebreide oogarts op moet letten in de voorgeschiedenis en het onderzoek van de patiënt om de oorzaak van de klacht van de patiënt te achterhalen.
– Voorgeschiedenis. “De eerste-, tweede-, derde- en vierde belangrijkste vraag die gesteld moet worden is: ‘Bent u een contactlensdrager?’ ” zegt Sadeer Hannush, MD, behandelend chirurg bij de corneadienst van het Wills Eye Hospital en medisch directeur van de Lions Eye Bank of Delaware Valley. “Het dragen van contactlenzen is de meest voorkomende oorzaak van infectieuze keratitis. Als de patiënt ‘ja’ zegt, kun je proberen een schending van het contactlensverzorgingsprotocol op te sporen door vragen te stellen als: ‘Slaapt u met lenzen in? Reinigt u ze op de juiste manier? Zwemt u erin? “
Christopher Rapuano, MD, directeur van Wills Eye Hospital’s cornea

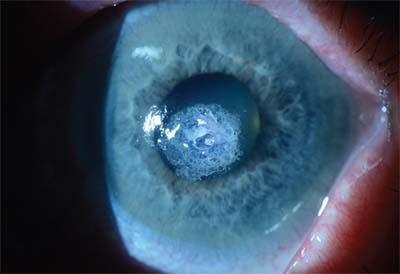
Een groot centraal Scedosporium fungaal hoornvliesulcus met een klein hypopyon. Let op de onregelmatige randen van het infiltraat.
service, voegt eraan toe dat douchen met contactlenzen ook niet zo geweldig is, hoewel sommige patiënten het wel doen. “Ik vraag ook: ‘Hoe oud is de contactlens die u in het oog doet?’ ” zegt Dr. Rapuano. “Vanmorgen nog zag ik een patiënt die al drie maanden achter elkaar met dezelfde contactlenzen sliep.”
Als de patiënt geen contactlensdrager is, zijn er andere wegen om te onderzoeken in de voorgeschiedenis. “Zoek in dat geval naar andere oorzaken, zoals trauma door een vingernagel van een kind, een mascaraborstel of werken onder een auto,” merkt Dr. Hannush op. Artsen merken ook op dat een bepaald soort verwonding ertoe kan leiden dat een bepaald soort organisme in het hoornvlies terechtkomt. Een verwonding door een plant of een dier, of door iets waardoor een vreemd voorwerp van de grond in het oog van de patiënt werd geworpen, liggen vaak aan de basis van schimmelinfecties, en blootstelling aan zoet water is een risicofactor voor Acanthamoeba. Vraag ook naar eerdere operaties, want zowel cataract als refractieve procedures zijn predisponerende factoren voor hoornvliesinfecties.
Een ander belangrijk deel van de voorgeschiedenis, althans vanuit het perspectief van een hoornvliesspecialist, is of de patiënt al is behandeld met iets voor de aandoening. “Sommige patiënten krijgen antibiotica – soms versterkte antibiotica – antischimmelmiddelen, anti-amobische geneesmiddelen of antivirale middelen,” zegt Dr. Rapuano. “Sommige patiënten krijgen ze allemaal! Hun doorverwijzende arts gooide de hele apotheek naar hen, in de hoop dat iets zou werken.” Dr. Rapuano voegt toe dat hij zich ook richt op wanneer de symptomen zijn begonnen. “Als de symptomen een dag geleden zijn begonnen, geeft me dat een andere differentiële diagnose dan wanneer het een week of een maand geleden was,” zegt hij.
– Examen. Bennie H. Jeng, MD, voorzitter van het Department of Ophthalmology and Visual Science aan de University of Maryland School of Medicine, zegt dat het belangrijk is om in eerste instantie te bevestigen dat je inderdaad te maken hebt met een infectie. “Bepaal eerst bij het onderzoek van de patiënt of het er infectieus uitziet of niet,” zegt Dr. Jeng. “Soms ziet een steriel infiltraat eruit als een infectie, terwijl het in feite gewoon een ontsteking in het hoornvlies is. Een oogarts kan contactlens-gerelateerde steriele infiltraten zien die in de periferie verschijnen als gevolg van zaken als overmatig dragen van contactlenzen en hypoxie. De uitdaging bestaat er dus in de risicofactoren goed genoeg te begrijpen en vertrouwd te zijn met de klinische verschijning, om te weten wanneer een infiltraat waarschijnlijk ontstekingsverschijnselen vertoont, en het te behandelen met steroïden, en niet alleen met antibiotica.”
De mate van gezichtsscherpte is ook belangrijk. “Als het 20/20 is en de patiënt heeft een klein perifeer ulcus, ben ik niet zo bezorgd als ik zou zijn als het handbewegingen zijn met een groot centraal ulcus,” zegt Dr. Rapuano. “Hoe zien de oogleden eruit? Zitten er zweren op de oogleden? Heeft de patiënt gordelroos gehad

Een kleine, diepe hoornvlieszweer die een centrale hoornvliesperforatie heeft veroorzaakt. De striae die uit het ulcus stralen, wijzen op diepe betrokkenheid of zelfs perforatie.
recent? Sluiten de oogleden goed? Als ze dat niet doen, kan dit leiden tot problemen als gevolg van blootstelling. Krijg met de spleetlamp een idee van de grootte, dichtheid en locatie van het ulcus. Als het in het midden van het hoornvlies zit, is dat zorgwekkender dan als het in de periferie zit. Meet hoeveel ontsteking er in het hoornvlies zit en hoe dun het is. Als het een ernstige zweer is die 95% van het hoornvlies heeft weggevreten en op het punt staat te perforeren, dan is dat een andere categorie dan een klein, perifeer infiltraat zonder zweervorming dat het hoornvlies helemaal niet dunner maakt. Kijk vervolgens naar ontsteking in het oog zelf; zijn er veel cellen in de voorste oogkamer? Heeft de patiënt een hypopyon? Controleer ook de intraoculaire druk. Als er veel ontsteking is, is de IOP hoogstwaarschijnlijk vrij hoog en moet deze onder controle worden gehouden.”
Dr. Hannush zegt dat als het ulcus visusbedreigend is, de algemene oogarts de patiënt bijna altijd zal doorverwijzen “omdat de standaard zorg voor een visusbedreigend ulcus kweken is, en de meeste algemene oogartsen zijn niet uitgerust om kweken te maken.”
“De volgende vraag is wat de etiologie is,” zegt Dr. Jeng, die opmerkt dat sommige presentaties bedrieglijk kunnen zijn. “We zien vaak dat terugkerende herpes simplex virus keratitis zich in de stroma manifesteert als een immuun proces, en het wordt eigenlijk behandeld met steroïden. Maar laten we zeggen dat we niet denken dat het viraal is, maar dat het meer lijkt op een klassieke bacterie of schimmel. Er zijn bepaalde kenmerken die ons in de ene of de andere richting kunnen wijzen. De leerboeken zullen je bijvoorbeeld vertellen dat een vederlicht infiltraat met satellietlaesies en een plaque op het endotheel schimmel is, en in veel gevallen is dat ook zo. Het kan echter ook bacterieel zijn.
“De toestand van de patiënt is ook een aanwijzing,” merkt hij op. “Stel bijvoorbeeld dat iemand die chronisch topische antibiotica en steroïden gebruikt een infectie ontwikkelt: Dit oog is in een lokale immuungecompromitteerde staat, en de infectie zou schimmel kunnen zijn. De omgeving waarin je praktiseert is ook een factor. Bijvoorbeeld, in het noordoosten van de VS of het noorden van Californië, is het ongebruikelijk voor ons om een schimmelinfectie te hebben, en vaak is er een specifieke reden voor als we dat hebben, zoals een patiënt die chronisch steroïden krijgt of die op de een of andere manier immuungecompromitteerd is. In die gevallen denken we eerder aan Candida of een gistinfectie. Als je echter in Miami bent, waar het warm en vochtig is, zien oogartsen meer schimmel, dus moeten ze er een hogere verdenking op hebben, en de schimmel is meestal niet de indolente gist, maar eerder de agressievere filamenteuze variëteit.”
Dr. Rapuano zegt dat Acanthamoeba specifieke bevindingen kan veroorzaken als je weet waar je op moet letten. “Bij de anamnese zeggen patiënten vaak dat het al weken aan de gang is,” zegt hij. “Ze hebben misschien
Cyanoacrylaat weefsellijm werd gebruikt om de geperforeerde zweer op de vorige afbeelding te behandelen, waarna een verband zachte contactlens werd geplaatst. Kleine luchtbelletjes zijn te zien onder de contactlens.
al behandeld voor herpesinfectie, omdat Acanthamoeba daarop lijkt. Ook hebben ze vaak extreem veel pijn, die niet in verhouding staat tot de klinische bevindingen en het onderzoek. In dergelijke gevallen doe ik de kweekjes, maar ik stuur ook enkele monsters naar het pathologielab om te kijken of er cysten van Acanthamoeba in het epitheel zitten.”
-Kweekjes en behandeling. Hoornvliesspecialisten zeggen dat de volgende beslissing voor hen is of ze het organisme kweken, en voor de oogarts of hij de patiënt doorverwijst voor kweken. Dr. Rapuano legt uit hoe hij de kwestie benadert. “Dingen die mij aanzetten tot kweken: hoe centraler het is; hoe groter het is; hoe meer ulceratie er is – al deze dingen maken het erger en waarschijnlijker voor mij om het te kweken,” legt hij uit. “Ik kweek het ook als er een ongebruikelijke geschiedenis is waardoor ik schimmel of Acanthamoeba zou vermoeden. Wat de grootte van het ulcus betreft, als het minder dan 2 mm in diameter is, kweek ik het meestal niet. Als het groter is dan dat, ben ik geneigd om een kweek te doen. Dit is echter een richtlijn en niet absoluut.”
Dr. Hannush erkent dat de algemene oogarts meestal niet is ingesteld op kweekjes, en zal de patiënt meestal een breed-spectrum antibioticum geven. “De meesten gebruiken een fluoroquinolon van de vierde generatie,” zegt hij, “of een zeer goed breedspectrummedicijn, Polytrim, dat trimethoprim en polymixine is. Trimethoprim is een zeer goed gram-positief dekkend geneesmiddel, vooral voor MRSA. Polymixin is een behoorlijk Gram-negatief middel, maar niet geweldig. Moxifloxacin was vroeger het populairste middel omdat het een goede grampositieve en -negatieve dekking had. Gatifloxacin heeft waarschijnlijk een iets betere pseudomonas-dekking. Het is duidelijk dat als u zich zorgen maakt over een contactlens-gerelateerd ulcus, pseudomonas nummer één op uw lijst is, tot het tegendeel is bewezen. Voor pseudomonas, als je geen verrijkte antibiotica geeft, overweeg dan gatifloxacin, ciprofloxacin en tobramycin.”
Dr. Hannush zegt dat de hoornvliesspecialist deze cursus ook zal volgen voor patiënten die nog geen topische antibiotica aan boord hebben en bij wie het ulcus niet gezichtsbedreigend is. Als er een significante voorste kamer reactie is, hypopyon of een ulcus dicht bij de visuele as, zegt hij dat hoornvliesspecialisten zullen schrapen, een kweek zullen maken en de patiënt zullen starten met verrijkte antibiotica. “Verrijkte antibiotica zijn meestal tobramycine 14 mg/cc en ofwel cefazoline 15 mg/cc of vancomycine 25 mg/cc,” merkt hij op. “Alle drie van deze producten moeten worden bereid door een bereidingsapotheker.”
Behandelingsprotocollen kunnen variëren. “Ik schrijf de medicijnen voor om het half uur te gebruiken als ik wakker ben en om de twee uur gedurende de nacht,” zegt Dr. Hannush. “Ik doe nooit elk uur gedurende de nacht, omdat patiënten dan totaal uitgeput raken. Ik probeer ook de timing van de druppels te scheiden, zodat ze elkaar niet uitspoelen.” Dr. Hannush ziet de patiënt vervolgens na één of twee dagen terug. “Het eerste teken van herstel is een afname van de pijn,” legt hij uit. “Dit kan zelfs optreden als het ulcus er niet beter uitziet. Daarna is het volgende teken re-epithelialisatie en resolutie van de hypopyon. Het hypopyon wordt eerst georganiseerd – dat wil zeggen dat het niet meer vloeibaar is. U ziet geen niveau, maar in plaats daarvan ziet het eruit als een massa in de inferieure hoek. Uiteindelijk begint het hoornvliesinfiltraat op te lossen.”
Als er kweken zijn gedaan, zeggen de sub-specialisten dat ze de medicijnen zullen aanpassen op basis van de kweekresultaten voor een maximale werkzaamheid. “Als het schimmel blijkt te zijn, zullen we de medicatie aanzienlijk veranderen,” zegt Dr. Rapuano. “Ze krijgen natamycine als het fusarium is, hoewel veel apotheken het niet hebben, dus het is niet altijd gemakkelijk te vinden. Als het Candida is, kun je ze meestal een amphotericine druppel geven. Als de monsters in het pathologielaboratorium positief testen op Acanthamoeba, of als ik een hoge verdenking heb op Acanthamoeba, begin ik met Brolene en Baquacil, speciaal samengesteld.”
Corneaspecialisten merken ook op dat steroïden een rol kunnen spelen bij de behandeling van sommige zweren, hoewel ze voorzichtig moeten worden gebruikt. “Na een paar dagen, als de infectie onder controle is, we weten wat we behandelen en de patiënt de juiste antibiotica krijgt, kun je nadenken over het starten van wat steroïdendruppels,” zegt hij. “Steroïden zijn echter een tweesnijdend zwaard bij patiënten met infecties. We gebruiken ze niet vroegtijdig bij Acanthamoeba of schimmel. Bij bacteriële infecties kunnen sommigen echter goed reageren als er veel ontsteking is, omdat die kan verbeteren met oordeelkundig gebruik van steroïden. Patiënten die steroïden krijgen moeten goed in de gaten worden gehouden, en je moet stoppen met de steroïden als het erop lijkt dat ze de situatie verergeren. Wanneer je met steroïden begint, als je ze al gebruikt, hangt af van de patiënt. Het kan twee of drie dagen tot een week na de behandeling van de infectie zijn. Voor deze toepassing gebruiken we vaak Lotemax of Pred Forte t.i.d. of q.i.d. en kijken hoe ze het doen.”
In de loop van de volgende één tot drie weken zal Dr. Rapuano de medicatie langzaam afbouwen en een nachtzalf toevoegen ter vervanging van de druppels die ’s nachts worden toegediend. “We beginnen met een nachtzalf zoals gentamycine, ciprofloxacine, polysporin of iets dergelijks en verminderen dan langzaam de medicijnen overdag,” zegt hij. “We stoppen ook met de steroïden zodra de ontsteking is verbeterd, en gaan van daaruit verder.”
Tough Cases
In sommige gevallen blijken organismen moeilijk te doden of genezen wonden niet. Dit is hoe u hierop kunt reageren.
– Wissel van medicijn. Dr. Hannush zegt dat het organisme in sommige gevallen anders kan zijn dan u aanvankelijk verwachtte. “Als de patiënt bijvoorbeeld verrijkte tobramycine/vancomycine krijgt en er is geen reactie, moet je opnieuw schrapen en kweken”, zegt hij. “Ik had net zo’n geval. Ik heb opnieuw gekweekt en vermoedde een schimmelzweer, dus ik ben empirisch begonnen met een topische voriconazol 1% en hij begon beter te worden.”
– Nood transplantaties. “Als ze niet beter worden, kun je ze opnieuw kweken,” zegt Dr. Rapuano. “Of je kunt vaststellen dat het gewoon te diep zit en niet te zien is op de kweek, zodat je een biopsie kunt doen: een derde tot de helft van de dikte van het hoornvlies afnemen met een pons en de helft naar pathologie sturen en de andere helft naar het kweeklab.
“Als ze geperforeerd zijn,” gaat Dr. Rapuano verder, “en het lijkt erop dat het slechts een kleine perforatie in het hoornvlies is, kun je wat lijm gebruiken om de perforatie te dichten als je denkt dat de infectie beter wordt. Vaak moet je echter een nood- of ‘hot’-transplantatie doen.” Hij zegt dat deze transplantaties klein kunnen zijn als de perforatie klein en in de periferie is, maar vaak moeten ze groot zijn omdat ze vaak worden gebruikt voor grote centrale ulcera. Het is ook beter om er niet te lang mee te wachten, omdat het ulcus in de loop van de tijd groeit. “Deze transplantaties hebben een vrij goed succespercentage voor het oplossen van de infectie, maar ze worden vaak troebel en moeten zes tot 12 maanden later worden herhaald,” zegt hij.
– Niet-genezende wond. Dr. Rapuano zegt dat hij in zeldzame gevallen in staat is het organisme in het hoornvlies te doden, maar dat de infectie zoveel schade aan het weefsel heeft toegebracht dat het oppervlak het moeilijk heeft om te genezen. “Als we de infectie hebben behandeld en het lijkt erop dat het beter gaat, maar de hoornvlieskras geneest niet goed, dan gebruiken we amnionmembraan,” zegt hij. Opties hiervoor zijn onder andere gecryopreserveerd membraan zoals ProKera en gedehydrateerd membraan zoals AmbioDisk, OculoMatrix, BioDOptix of Aril. “Het gebruik van het membraan is vrij eenvoudig,” zegt Dr. Rapuano. “Er is geen grote leercurve. Sommige artsen lijmen ze, sommige hechten ze, en sommige gebruiken meerdere lagen.” Dr. Rapuano heeft advies gegeven voor Allergan, Bausch + Lomb en Bio-Tissue. Drs. Hannush en Jeng hebben geen financieel belang bij producten die in het artikel worden besproken.