Oavsett om det är din pappa som klagar under middagen eller en berättelse om varför Tiger Woods var tvungen att lägga sin karriär på is, är det inte ovanligt att höra talas om klämda nerver.
Det är inte heller ovanligt att få diagnosen klämd nerv – och plötsligt inse att man faktiskt inte vet vad det är.
Vad är radikulopati?
Radikulopati är ett annat namn för klämda nerver.
Din ryggmärg består mestadels av sköra och känsliga nerver. De levererar instruktioner från din hjärna till resten av kroppen och transporterar återkoppling från din kropp tillbaka till hjärnan.
På samma sätt som din hjärna skyddas av din skalle, skyddas din ryggmärg av ryggradens ben (kotorna) som skiljs åt av stötdämpare (skivor). Mellan varje kotpelare delar sig nervrötter från ryggmärgen och sträcker sig genom foramen – en liten öppning som bildas av två kotor – till andra delar av din kropp.
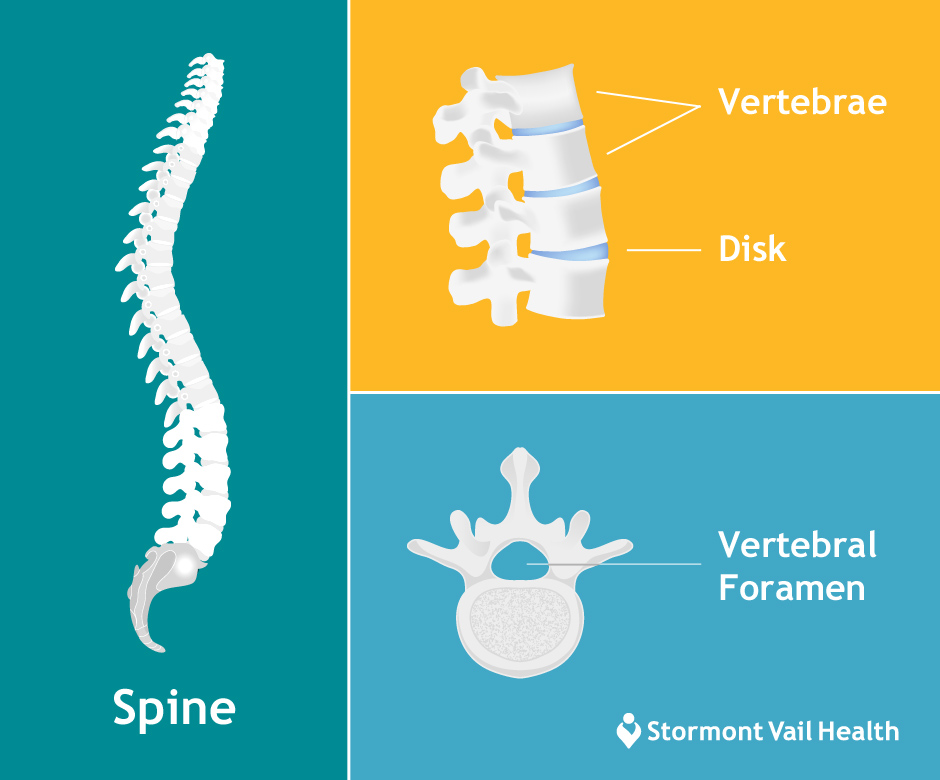
Undertiden börjar benen och andra delar av din ryggrad klämma sig in i foramen och ryggmärgskanalen – den ihåliga passagen som ryggmärgen löper genom – vilket orsakar smärta, muskelsvaghet och domningar. Detta kallas vanligen för klämda nerver eller radikulopati.
Gemensamma orsaker till klämda nerver
Det finns två vanliga orsaker till klämda nerver.
1. Förträngd foramen: Skivorna mellan kotorna åldras precis som resten av kroppen. Centret i varje disk består av en geléliknande substans. Men detta kan torka ut när du åldras. Och när det torkar ut förlorar skivan höjd, vilket gör att kotorna faller ihop ovanpå varandra.
För att kompensera detta kan det bildas överväxter av ben, så kallade bensporrar, runt skivorna för att stärka ryggraden. Detta kan göra foramen smalare och klämma åt de nervrötter som passerar genom dem.
2. Diskbråck: Om diskens yttre ring är sliten eller skadad kan den inte hålla den geléliknande mitten på plats. Detta gör att centret trycks genom den yttre ringen och mot ryggradskanalen – vilket kan sätta tryck på nervrötterna.
Typer av radikulopati
Typen av radikulopati bestäms vanligtvis av var nervrötterna kläms. Eftersom nerverna på dessa ställen kontrollerar specifika delar av kroppen kan symptomen variera beroende på var i ryggraden radikulopatin kommer ifrån.
Cervikal radikulopati påverkar nacken. Symtomen inkluderar:
- Skuldersmärta och svaghet, domningar i ett litet område på axeln
- Svaghet i bicepsmusklerna och handledssträckare – musklerna på baksidan av underarmen
- Smärta eller domningar som vandrar ner i armen till tummen eller långfingret
Thorakal radikulopati drabbar övre delen av ryggen. Den orsakar smärta eller domningar som känns som om den slår runt bröstet.
Lumbal radikulopati påverkar nedre delen av ryggen och är mer allmänt känd som ischias. Detta beror på att ischiasnerven förgrenar sig från ländryggen. Det kan orsaka svaghet i vaden, foten eller stortåen eller domningar på fotens ovansida eller utsida.
Radikulopati vs. neuropati:
Neuropati – även kallad perifer neuropati – är en nervskada som kan orsaka svaghet, smärta och domningar i händer och fötter.
Om dessa symtom vid första anblicken verkar likna radikulopati kan du undra vilket av dessa tillstånd som är orsaken till din smärta.
Och även om en vårdgivare kan fastställa din exakta diagnos finns det några viktiga skillnader som du bör ha i åtanke:
- Radikulopati innebär klämda nerver i ryggraden, medan neuropati innebär skador på perifera nerver (nerver utanför hjärnan och ryggmärgen).
- Hos personer med radikulopati strålar smärtan från nacken eller ryggen utåt till andra delar av kroppen, t.ex. armar eller ben. Hos personer med neuropati strålar smärtan vanligtvis inte ut från ryggraden.
- Smärta orsakad av radikulopati kan börja plötsligt, medan smärta orsakad av neuropati är långsam och ihållande.
- Neuropati förekommer vanligtvis hos personer med andra hälsotillstånd, t.ex. diabetes, medan radikulopati kanske inte är relaterad till några andra hälsotillstånd.
- De två tillstånden kan vara olika, men de kan förekomma samtidigt.
5 viktiga fakta om radikulopati vs. Neuropati
Radikulopati Riskfaktorer
Ålder är en vanlig faktor som kan öka risken för radikulopati. Andra riskfaktorer är:
- Ditt yrke: Ett arbete som kräver mycket vridning eller lyftning av tunga vikter, bilkörning eller användning av vibrerande utrustning ökar din risk.
- Övervikt: För mycket kroppsvikt sätter extra tryck på dina nerver.
- Sitta under en längre tid, särskilt om du har dålig hållning: Detta kan belasta vissa delar av ryggraden, särskilt om du gör det varje dag.
- Tumörer (cellklumpar) eller cystor: Dessa kan sätta tryck på nerver.
- Rheumatoid artrit:
Kan radikulopati förebyggas?
Det går inte att förhindra åldrande, men du kan göra positiva förändringar i ditt dagliga liv för att förbättra din ryggrads hälsa. Om du till exempel sitter mycket, se till att du tar pauser för att röra på dig.
När du sitter, håll en bra hållning. Detta innebär att du ska sitta rakt upp med huvudet placerat så att öronen är i linje med axlarna.
Håll en hälsosam vikt och välj en träningsrutin, till exempel yoga, för att stärka ryggmusklerna som stödjer din ryggrad.
Diagnostisering av radikulopati
Din primärvårdsläkare är ett bra förstahandsalternativ när du upplever symtom som kan vara relaterade till radikulopati. De kan hänvisa dig till en specialist på neuro- och ryggradssjukdomar för en definitiv diagnos och behandling.
Vid det första mötet kontrollerar din vårdgivare din sjukdomshistoria och ber dig beskriva dina symtom. Därefter kommer de att undersöka din kropp och be dig göra några rörelser. Detta kan hjälpa dem att leta efter muskelsvaghet och andra tecken på radikulopati.
Det kan behövas ytterligare tester för en definitiv diagnos, till exempel:
- Röntgen: Denna typ av bild kan visa ryggradens inriktning och upptäcka eventuella förträngningar i foramen och/eller förändringar i diskhöjden.
- CT-skanning: Denna typ av avbildning kan visa om det utvecklas bensporer i närheten av din föramen och dina kotor genom att ge en mer detaljerad bild av din ryggrad.
- Magnetisk resonanstomografi (MRT): MRI kan också hjälpa din vårdgivare att undersöka nervrötterna i detalj och se om den klämda nerven orsakas av ett diskbråck.
- Elektromyografi (EMG): Denna typ av test kontrollerar de elektriska impulserna i dina muskler i vila och under sammandragningar. Det kan hjälpa din vårdgivare att avgöra om tryck på de spinala nervrötterna är orsaken till din smärta och domningar.
Behandling av radikulopati
Hur din radikulopati behandlas beror på flera faktorer, bland annat typ och allvarlighetsgrad samt din allmänna hälsa.
Du kanske till exempel inte behöver någon behandling alls om du har cervikal radikulopati. Normalt förbättras smärtan med tiden med träning och kan försvinna efter en tid. Smärtan kan dock återkomma om du sitter för länge eller överbelastar ryggen.
Självvård – som att dagligen göra ryggsträckningar och flexibilitetsövningar – kan gynna alla typer av radikulopati. Din vårdgivare kan instruera dig om det bästa sättet att behandla din radikulopati hemma.
Och om smärtan kvarstår kan du behöva ytterligare behandling.
Non-kirurgiska behandlingar
- Fysikalisk terapi: Du får lära dig övningar för nacken eller ryggen av en sjukgymnast. Dessa övningar är utformade för att sträcka ut och stärka dina nack- eller ryggmuskler och öka flexibiliteten och rörelseomfånget i nacken eller ryggen.
- Läkemedel: Antiinflammatoriska läkemedel, såsom orala kortikosteroider eller muskelavslappnande medel, kan förskrivas för att lindra smärta och andra symtom.
- Steroidinjektioner: Läkemedel injiceras i det drabbade området i din ryggrad. Detta kan hjälpa till att lindra smärtan mer långsiktigt jämfört med att ta medicin oralt.
- Mjuk cervikal krage (för cervikal radikulopati): Detta är en vadderad ring som bärs för att stödja din nacke. Den låter dina nackmuskler vila och minskar nackrörelser som kan utlösa klämning på nerverna. Du kan behöva begränsa hur länge du bär kragen eftersom den kan leda till att dina nackmuskler försvagas av brist på rörelse.
När konservativa behandlingar inte fungerar kan kirurgi vara ett alternativ.
Kirurgi för cervikal radikulopati
Det finns tre huvudtyper av kirurgi för cervikal radikulopati.
1. Anterior cervikal diskektomi och fusion (ACDF): Detta är det vanligaste ingreppet för att behandla cervikal radikulopati.
Under ingreppet kommer din kirurg att:
- Föra bort den slitna disken och bensporer för att skapa mer utrymme.
- Ta en liten bit ben från en annan del av kroppen – vanligen från höften – och sätta den i stället för den borttagna disken för att ge stöd. Detta kallas för en bentransplantation.
- Gör en ryggmärgsfusion, där de sammanfogar de två kotorna till ett starkt ben.
- Använder metallskruvar, plattor och stavar för att ytterligare stabilisera de sammanfogade benen.
2. Artificiell diskersättning (ADR): I likhet med ACDF avlägsnas din slitna disk under operationen. Men i stället för fusion placerar kirurgen en konstgjord disk – gjord av metall eller plast – i stället för den gamla disken. Din nacke kanske kan röra sig bättre efter detta ingrepp.
3. Posterior cervikal laminoforaminotomi: Vid det här ingreppet tunnar kirurgen först ut baksidan av kotan för att få bättre tillgång till de skadade nerverna. Därefter avlägsnas benet, bensporer och vävnader som trycker på nervrötterna.
Denna operation kräver inte heller någon ryggmärgsfusion, så du kommer att ha ett bättre rörelseutbud efteråt.
En bakre cervikal laminoforaminotomi kan göras med hjälp av en minimalt invasiv teknik – vilket innebär att kirurgerna bara behöver göra små snitt i stället för stora snitt.
Kirurgi för lumbala radikulopati
Den här operationen kallas laminotomi med discectomi. Kirurgen gör först ett litet hål på baksidan av kotan över det drabbade området och tar sedan ut den skadade disken. Därefter fyller de gapet med ett bentransplantat.
Kirurgi för thorakal radikulopati
Och även om radikulopati i det thorakala ryggradsområdet är sällsynt, behandlas det ibland med hjälp av dekompressionskirurgi, liknande den kirurgi som används för att behandla för lumbala radikulopati.
Kirurgiska risker
Dessa operationer medför liknande risker som ses vid andra ryggradskirurgiska ingrepp. Allmänna risker inkluderar:
- Nervskador
- Blödning
- Infektioner
- Reaktioner på anestesi
Dessa komplikationer är dock sällsynta.
För mer information kan du ringa Cotton O’Neil Neuro & Spine Center på (785) 354-9591.
Varför välja Stormont Vail Health
Med säte i Topeka, Kansas, är Stormont Vail Health en samhällsdriven organisation. Det erbjuder vård nära hemmet och med begränsade resekrav blir det lättare för dig att få den vård du behöver i ett samhälle som du litar på.
Under 2018 uppnådde Stormont Vail magnetbeteckning för tredje gången. Magnetbeteckningen är en av de högsta utmärkelserna inom sjuksköterskeexcellens och högkvalitativ patientvård. Endast 9 % av sjukhusen i USA har fått detta erkännande. Joint Commission – med mer än 50 år av ackreditering av sjukhus i högkvalitativa standarder – har också ackrediterat Stormont Vail Hospital.
Stormont Vail Health har ett erfaret och skickligt medicinskt team som kan hjälpa till att diagnostisera och behandla din spinal stenos. Våra vårdgivare förlitar sig på sin omfattande kliniska kunskap och erfarenhet för att bestämma den bästa behandlingen.
Du kommer att arbeta med ett team av experter från olika discipliner – inklusive neurokirurgi, ortopedisk kirurgi och sjukgymnastik – för att se till att du blir omhändertagen under hela diagnos-, behandlings- och återhämtningsprocessen.
Nästa steg
Ta en tid
- För att boka en tid på Cotton O’Neil Neuro & Spine Center kan du ringa (785) 354-9591.
Tillträffa en primärvårdsläkare
- Ringa (785) 270-4440 för att boka en tid hos din primärvårdsläkare på Stormont Vail.
- Inte en patient på Stormont Vail? Ring (785) 270-4440 för att boka din första tid med en av våra vårdgivare.