Dacă este vorba de tatăl tău care se plânge la cină sau de o poveste despre motivul pentru care Tiger Woods a trebuit să-și oprească cariera, nu este neobișnuit să auziți despre nervii înțepeniți.
De asemenea, nu este neobișnuit să fiți diagnosticat cu un nerv ciupit – și să vă dați seama brusc că nu știți de fapt ce este.
Ce este radiculopatia?
Radiculopatia este un alt nume pentru nervii ciupiți.
Măduva spinării dumneavoastră este alcătuită în mare parte din nervi fragili și sensibili. Aceștia transmit instrucțiuni de la creierul dumneavoastră către restul corpului și transportă feedback-ul de la corpul dumneavoastră înapoi la creier.
La fel cum creierul dumneavoastră este protejat de craniu, măduva spinării este protejată de oasele coloanei vertebrale (vertebre) care sunt separate de amortizoare (discuri). Între fiecare vertebră, rădăcinile nervoase se despart de măduva spinării și se extind prin foramen – o mică deschidere formată de două vertebre – către alte zone ale corpului dumneavoastră.
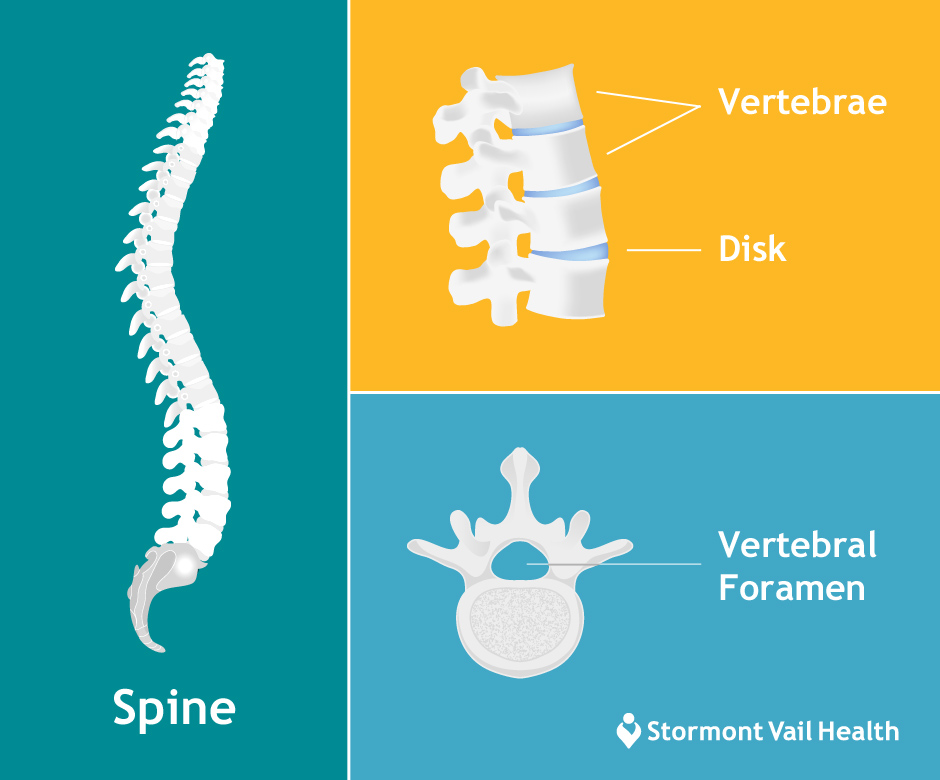
Cândva, oasele și alte părți ale coloanei vertebrale încep să se strângă în foramen și în canalul spinal – pasajul gol prin care trece măduva spinării – provocând durere, slăbiciune musculară și amorțeală. Acest lucru se numește în mod obișnuit nervi ciupiți sau radiculopatie.
Cauze comune ale nervilor ciupiți
Există două cauze comune ale nervilor ciupiți.
1. Îngustarea foramenului: Discurile dintre vertebre îmbătrânesc la fel ca și restul corpului dumneavoastră. Centrul fiecărui disc este alcătuit dintr-o substanță asemănătoare unui jeleu. Dar aceasta se poate usca pe măsură ce îmbătrâniți. Și atunci când se usucă, discul își pierde din înălțime, ceea ce face ca vertebrele să se prăbușească una peste alta.
Pentru a compensa, în jurul discurilor se pot forma excrescențe osoase numite pinteni osoși pentru a întări coloana vertebrală. Acest lucru poate îngusta foramenul și ciupi rădăcinile nervoase care trec prin ele.
2. Hernia de disc: Dacă inelul exterior al discului este uzat sau rănit, acesta nu mai poate ține centrul gelatinos la locul lui. Acest lucru face ca centrul să împingă prin inelul exterior și spre canalul spinal – ceea ce poate exercita presiune asupra rădăcinilor nervoase.
Tipuri de radiculopatie
Tipul de radiculopatie este de obicei determinat de locul în care sunt ciupite rădăcinile nervoase. Deoarece nervii din aceste locații controlează părți specifice ale corpului dumneavoastră, simptomele pot varia, în funcție de locul din coloana vertebrală de unde provine radiculopatia.
Radiculopatia cervicală afectează gâtul. Simptomele includ:
- Durere și slăbiciune la nivelul umărului, amorțeală într-o zonă mică a umărului
- Slăbiciune la nivelul mușchilor bicepsului și al extensorilor încheieturii mâinii – mușchii de pe spatele antebrațului
- Durere sau amorțeală care se deplasează în josul brațului până la degetul mare sau mijlociu
Radiculopatia toracică afectează partea superioară a spatelui. Aceasta provoacă durere sau amorțeală care se simte ca și cum se înfășoară în jurul pieptului.
Radiculopatia lombară afectează partea inferioară a spatelui și este cunoscută mai frecvent sub numele de sciatică. Acest lucru se datorează faptului că nervul sciatic se ramifică din coloana lombară. Aceasta poate provoca slăbiciune la nivelul gambei, piciorului sau degetului mare de la picior, sau amorțeală în partea superioară sau exterioară a piciorului.
Radiculopatie vs. Neuropatie: Care este diferența?
Neuropatia – numită și neuropatie periferică – este afectarea nervilor care poate provoca slăbiciune, durere și amorțeală la nivelul mâinilor și picioarelor.
Pentru că aceste simptome par similare cu radiculopatia la prima vedere, vă puteți întreba care dintre aceste afecțiuni este cauza durerii dumneavoastră.
În timp ce un furnizor de asistență medicală poate determina diagnosticul dvs. exact, există câteva diferențe cheie de care trebuie să țineți cont:
- Radiculopatia implică nervi ciupiți la nivelul coloanei vertebrale, în timp ce neuropatia implică leziuni ale nervilor periferici (nervi din afara creierului și a măduvei spinării).
- La persoanele cu radiculopatie, durerea radiază de la gât sau de la spate spre alte părți ale corpului, cum ar fi brațele sau picioarele. La persoanele cu neuropatie, durerea, de obicei, nu radiază de la coloana vertebrală.
- Durerea cauzată de radiculopatie poate începe brusc, în timp ce durerea provocată de neuropatie este lentă și persistentă.
- Neuropatia este, de obicei, întâlnită la persoanele cu alte afecțiuni de sănătate, cum ar fi diabetul, în timp ce radiculopatia poate să nu fie legată de nicio altă afecțiune de sănătate.
- Cele două afecțiuni pot fi diferite, dar pot apărea în același timp.
5 fapte cheie despre radiculopatie vs. radiculopatie. Neuropatie
Factori de risc pentru radiculopatie
Vârsta este un factor comun care poate crește riscul de radiculopatie. Alți factori de risc includ:
- Ocupația dumneavoastră: Să lucrați la un loc de muncă care necesită multe răsuciri sau ridicarea de greutăți mari, să conduceți vehicule sau să folosiți echipamente care vibrează vă crește riscul.
- Să fiți supraponderal: Prea multă greutate corporală pune o presiune suplimentară asupra nervilor dumneavoastră.
- Să stați în șezut timp îndelungat, mai ales dacă aveți o postură proastă: Acest lucru poate solicita anumite părți ale coloanei vertebrale, mai ales dacă o faceți în fiecare zi.
- Tumori (bulgări de celule) sau chisturi: Acestea pot pune presiune asupra nervilor.
- Artrita reumatoidă: Această afecțiune provoacă umflături, care vă pot comprima nervii.
Poate fi prevenită radiculopatia?
În timp ce nu puteți preveni îmbătrânirea, puteți face schimbări pozitive în viața de zi cu zi pentru a vă îmbunătăți sănătatea coloanei vertebrale. De exemplu, dacă petreceți mult timp stând jos, asigurați-vă că faceți pauze pentru a vă mișca.
Când stați jos, practicați o postură bună. Acest lucru înseamnă să stați drept, cu capul poziționat astfel încât urechile să fie în linie cu umerii.
Mențineți o greutate sănătoasă și alegeți o rutină de exerciții fizice, cum ar fi yoga, pentru a întări mușchii spatelui care vă susțin coloana vertebrală.
Diagnosticarea radiculopatiei
Profesorul dumneavoastră de îngrijire primară este o primă oprire bună atunci când vă confruntați cu simptome care pot fi legate de radiculopatie. Aceștia vă pot îndruma către un specialist în neurochirurgie și coloană vertebrală pentru un diagnostic și un tratament definitiv.
La programarea inițială, furnizorul dumneavoastră vă va verifica istoricul medical și vă va cere să vă descrieți simptomele. Apoi, vă va examina corpul și vă va cere să faceți câteva mișcări. Acest lucru îi poate ajuta să caute slăbiciune musculară și alte semne de radiculopatie.
Pot fi necesare teste suplimentare pentru un diagnostic definitiv, cum ar fi:
- Radiografie: Acest tip de imagine poate arăta alinierea coloanei dvs. vertebrale și poate detecta orice îngustare a foramenului și/sau modificări ale înălțimii discului.
- SCAN: Acest tip de imagistică poate arăta dacă se dezvoltă pinteni osoși în apropierea foramenului și vertebrelor dumneavoastră, oferind o imagine mai detaliată a coloanei dumneavoastră vertebrale.
- Imagistică prin rezonanță magnetică (IRM): RMN-ul poate ajuta, de asemenea, furnizorul dumneavoastră să examineze în detaliu rădăcinile nervoase și să vadă dacă nervul înțepenit este cauzat de o hernie de disc.
- Electromiografie (EMG): Acest tip de test verifică impulsurile electrice ale mușchilor dvs. în repaus și în timpul contracțiilor. Acesta poate ajuta furnizorul dumneavoastră să determine dacă presiunea asupra rădăcinilor nervoase spinale este cauza durerii și amorțelii dumneavoastră.
Tratarea radiculopatiei
Cum este tratată radiculopatia dumneavoastră va depinde de mai mulți factori, inclusiv de tipul și gravitatea, precum și de starea dumneavoastră generală de sănătate.
De exemplu, este posibil să nu aveți nevoie de nici un tratament dacă aveți radiculopatie cervicală. În mod normal, durerea se ameliorează în timp cu exerciții fizice și poate dispărea după o perioadă de timp. Cu toate acestea, durerea poate reveni dacă stați așezat prea mult timp sau dacă vă suprasolicitați spatele.
Autoîngrijirea – cum ar fi efectuarea zilnică de întinderi ale spatelui și exerciții de flexibilitate – poate fi benefică pentru toate tipurile de radiculopatie. Furnizorul dumneavoastră vă poate instrui cu privire la cel mai bun mod de a vă trata radiculopatia la domiciliu.
Cu toate acestea, dacă durerea persistă, este posibil să aveți nevoie de tratament suplimentar.
Tratamente nechirurgicale
- Fizioterapie: Veți învăța exerciții pentru gât sau spate de la un fizioterapeut. Aceste exerciții sunt concepute pentru a vă întinde și întări mușchii gâtului sau spatelui și pentru a crește flexibilitatea și amplitudinea de mișcare a gâtului sau spatelui.
- Medicamente: Medicamentele antiinflamatorii, cum ar fi corticosteroizii pe cale orală, sau relaxantele musculare, pot fi prescrise pentru a ameliora durerea și alte simptome.
- Injecții cu steroizi: Medicamentele vor fi injectate în zona afectată din coloana dumneavoastră vertebrală. Acest lucru poate ajuta la ameliorarea durerii pe termen mai lung în comparație cu administrarea medicamentelor pe cale orală.
- Colier cervical moale (pentru radiculopatie cervicală): Acesta este un inel căptușit care se poartă pentru a vă susține gâtul. Acesta permite mușchilor gâtului să se odihnească și reduce mișcările gâtului care pot declanșa ciupituri pe nervi. Este posibil să trebuiască să limitați perioada de timp în care purtați gulerul deoarece acesta poate cauza slăbirea mușchilor gâtului din cauza lipsei de mișcare.
Când tratamentele conservatoare nu funcționează, chirurgia poate fi o opțiune.
Chirurgie pentru radiculopatie cervicală
Există trei tipuri principale de chirurgie pentru radiculopatia cervicală.
1. Diskectomia și fuziunea cervicală anterioară (ACDF): Aceasta este cea mai frecventă procedură de tratare a radiculopatiei cervicale.
În timpul procedurii, chirurgul dvs. va:
- Îndepărta discul uzat și pintenii osoși pentru a crea mai mult spațiu.
- Preleva o mică bucată de os dintr-o altă parte a corpului – de obicei șoldul – și o va pune în locul discului îndepărtat pentru a oferi suport. Aceasta se numește grefă osoasă.
- Realizează fuziunea coloanei vertebrale, unde unesc cele două vertebre într-un singur os puternic.
- Utilizează șuruburi, plăci și tije metalice pentru a stabiliza și mai mult oasele unite.
2. Înlocuirea artificială a discului (ADR): Similar cu ACDF, discul uzat va fi îndepărtat în timpul operației. Dar, în loc de fuziune, chirurgul va plasa un disc artificial – din metal sau plastic – în locul discului vechi. Este posibil ca gâtul dumneavoastră să se poată mișca mai bine după această procedură.
3. Laminoforaminotomia cervicală posterioară: În timpul acestei proceduri, chirurgul va subția mai întâi partea din spate a vertebrei pentru a avea un acces mai bun la nervii afectați. Apoi, osul, pintenii osoși și țesuturile care presează rădăcinile nervoase vor fi îndepărtate.
Nici această operație nu necesită fuziune vertebrală, astfel încât veți avea o gamă mai bună de mișcare după aceea.
O laminoforaminotomie cervicală posterioară se poate face folosind o tehnică minim invazivă – ceea ce înseamnă că chirurgii vor trebui să facă doar tăieturi mici, mai degrabă decât incizii mari.
Operație pentru radiculopatie lombară
Această operație se numește laminotomie cu discectomie. Chirurgul va face mai întâi o mică gaură în partea din spate a vertebrei peste zona afectată și apoi va scoate discul deteriorat. Apoi, va umple golul cu o grefă osoasă.
Chirurgia pentru radiculopatie toracică
În timp ce radiculopatia în zona coloanei vertebrale toracice este rară, aceasta este uneori tratată cu ajutorul unei operații de decompresie, asemănătoare cu operația folosită pentru tratarea radiculopatiei lombare.
Riscuri chirurgicale
Aceste operații comportă riscuri similare întâlnite în alte operații la nivelul coloanei vertebrale. Riscurile generale includ:
- Leziuni nervoase
- Sângerări
- Infecții
- Reacții la anestezie
Cu toate acestea, aceste complicații sunt rare.
Pentru mai multe informații, vă rugăm să sunați la Cotton O’Neil Neuro & Spine Center la (785) 354-9591.
De ce să alegeți Stormont Vail Health
Localizat în Topeka, Kansas, Stormont Vail Health este o organizație orientată spre comunitate. Oferă îngrijire aproape de casă și, cu cerințe de călătorie limitate, vă va fi mai ușor să obțineți îngrijirea de care aveți nevoie într-o comunitate în care aveți încredere.
În 2018, Stormont Vail a obținut desemnarea Magnet pentru a treia oară. Desemnarea Magnet este una dintre cele mai înalte distincții în ceea ce privește excelența în asistență medicală și îngrijirea de înaltă calitate a pacienților. Doar 9% dintre spitalele din SUA au obținut această recunoaștere. The Joint Commission – cu peste 50 de ani de acreditare a spitalelor la standarde de înaltă calitate – a acreditat, de asemenea, Spitalul Stormont Vail.
Stormont Vail Health are o echipă medicală experimentată și calificată pentru a vă ajuta să diagnosticați și să tratați stenoza spinală. Furnizorii noștri se bazează pe cunoștințele lor clinice extinse și pe experiența lor pentru a determina cel mai bun tratament.
Voi lucra cu o echipă de experți din diferite discipline – inclusiv neurochirurgie, chirurgie ortopedică și terapie fizică – pentru a se asigura că sunteți îngrijit pe tot parcursul procesului de diagnosticare, tratament și recuperare.
Pași următori
Faceți o programare
- Pentru a face o programare la Cotton O’Neil Neuro & Spine Center, sunați la (785) 354-9591.
Vezi un furnizor de asistență medicală primară
- Sunați la (785) 270-4440 pentru a vă programa o întâlnire cu furnizorul dumneavoastră de asistență medicală primară din Stormont Vail.
- Nu sunteți pacient al Stormont Vail? Sunați la (785) 270-4440 pentru a vă stabili prima programare cu unul dintre furnizorii noștri de îngrijire primară.
.