Diagnosen og behandlingen af en formodet hornhindeinfektion kan være som at gå ind i en labyrint: Man har intet kort over sin destination, og mange lovende veje bliver til skuffende blindgyder. Du behøver dog ikke at fare vild blandt et utal af detaljer fra patientens historie og undersøgelse. I denne artikel beskriver hornhindespecialisterne i detaljer, hvordan de diagnosticerer og behandler hornhindesår i håb om at give dig en tiltrængt retning i din søgen efter en kur.
De afgørende faktorer
Og selv om hornhindespecialister normalt ser sår, når de er i et fremskredent stadie, snarere end blot mistænkelige pletter, kan de kaste lys over, hvad den omfattende øjenlæge bør holde øje med i patientens anamnese og undersøgelse for at finde frem til årsagen til patientens klage.
– Anamnese. “Det første, andet, tredje og fjerde vigtigste spørgsmål at stille er: “Bruger du kontaktlinser? ” siger Sadeer Hannush, MD, ledende kirurg på hornhindeafdelingen på Wills Eye Hospital og medicinsk direktør for Lions Eye Bank of Delaware Valley. “Brug af kontaktlinser er den mest almindelige årsag til infektiøs keratitis. Hvis patienten siger “Ja”, kan man forsøge at identificere et brud på protokollen for kontaktlinsepleje ved at stille spørgsmål som: “Sover du i dem? Rengør du dem korrekt? Svømmer du i dem? “
Christopher Rapuano, MD, direktør for Wills Eye Hospitals cornea

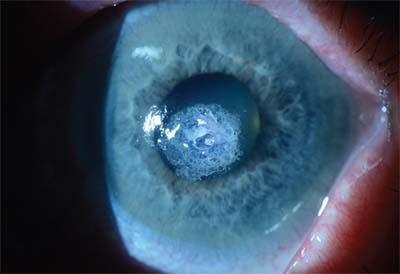
Et stort centralt Scedosporium-svampsår på hornhinden med et lille hypopyon. Bemærk de uregelmæssige kanter af infiltratet.
service, tilføjer, at det heller ikke er så godt at tage brusebad med kontaktlinser, selv om nogle patienter gør det. “Jeg spørger også: “Hvor gammel er den kontaktlinse, som du sætter i øjet?”. ” siger Dr. Rapuano. “Så sent som i morges så jeg en patient, der havde sovet i de samme kontaktlinser i tre måneder i træk.”
Hvis patienten ikke er kontaktlinsebruger, er der andre muligheder at undersøge i historien. “I så fald skal du kigge efter andre årsager, såsom traumer fra et barns fingernegl, en mascarabørste eller arbejde under en bil,” bemærker Dr. Hannush. Lægerne bemærker også, at en bestemt slags skade kan føre til, at en bestemt type organisme kommer ind i hornhinden. En skade fra en plante eller et dyr eller fra noget, der har forårsaget, at et fremmedlegeme fra jorden er blevet kastet ind i patientens øje, ligger ofte bag svampeinfektioner, og udsættelse for ferskvand er en risikofaktor for Acanthamoeba. Spørg også om tidligere operationer, da både katarakt og refraktive indgreb er prædisponerende faktorer for hornhindeinfektioner.
En anden vigtig del af anamnesen, i hvert fald set fra en hornhindespecialists synspunkt, er, om patienten allerede er blevet behandlet med noget for tilstanden. “Nogle patienter er på antibiotika – nogle gange forstærkede antibiotika – svampemidler, antiameob medicin eller antivirale midler”, siger Dr. Rapuano. “Nogle patienter kommer ind på dem alle sammen! Deres henvisende læge smed hele apoteket på dem, i håb om, at noget ville virke.” Dr. Rapuano tilføjer, at han også fokuserer på, hvornår symptomerne begyndte. “Hvis symptomerne begyndte for en dag siden, giver det mig en anden differentialdiagnose, end hvis det var for en uge eller en måned siden,” siger han.
– Undersøgelse. Bennie H. Jeng, MD, formand for afdelingen for oftalmologi og visuel videnskab ved University of Maryland School of Medicine, siger, at det er vigtigt i første omgang at bekræfte, at du rent faktisk har at gøre med en infektion. “Når du undersøger patienten, skal du først afgøre, om det ser smitsomt ud eller ej,” siger Dr. Jeng. “Nogle gange kan et sterilt infiltrat se ud som en infektion, når det i virkeligheden bare er en betændelse i hornhinden. En øjenlæge kan se kontaktlinse-relaterede sterile infiltrater, der opstår i periferien på grund af f.eks. overbæring af kontaktlinser og hypoxi. Udfordringen er derfor at forstå risikofaktorerne godt nok og være fortrolig nok med det kliniske udseende til at vide, hvornår et infiltrat sandsynligvis er inflammatorisk, og at behandle det med steroider og ikke kun antibiotika.”
Niveauet af synsstyrken er også vigtigt. “Hvis den er 20/20, og patienten har et lille perifert sår, er jeg ikke så bekymret, som jeg ville være, hvis det er håndbevægelser med et stort centralt sår,” siger Dr. Rapuano. “Hvordan ser øjenlågene ud? Har øjenlågene sår på dem? Har patienten haft helvedesild

Et lille, dybt sår på hornhinden, der har forårsaget en central hornhindeperforation. De striae, der stråler ud fra ulcuset, tyder på dyb involvering eller endog perforation.
for nylig? Lukker øjenlågene korrekt? Hvis de ikke gør det, kan det føre til problemer på grund af eksponering. Ved spaltelampen skal du danne dig et overblik over ulcerets størrelse, tæthed og placering. Hvis det er midt på hornhinden, er det mere bekymrende, end hvis det er i periferien. Mål, hvor meget betændelse der er i hornhinden, og hvor tynd den er. Hvis det er et slemt sår, der har ædt 95 % af hornhinden væk og er ved at perforere, er det en anden kategori end et lille, perifert infiltrat uden ulceration, der ikke udtynder hornhinden overhovedet. Dernæst skal man se efter betændelse i selve øjet; er der mange celler i det forreste kammer? Har patienten en hypopyon? Kontroller også det intraokulære tryk. Når der er meget betændelse, er IOP højst sandsynligt ret højt og skal håndteres.”
Dr. Hannush siger, at hvis såret er synstruende, vil den almindelige øjenlæge næsten altid henvise patienten, “fordi standarden for behandling af et synstruende sår er dyrkning, og de fleste almindelige øjenlæger er ikke udstyret til at dyrke.”
“Det næste spørgsmål er, hvad er ætiologien,” siger Dr. Jeng, som bemærker, at nogle præsentationer kan være vildledende. “Vi ser ofte tilbagevendende herpes simplex virus keratitis manifestere sig i stromaet som en immunproces, og det bliver faktisk behandlet med steroider. Men lad os sige, at vi ikke tror, at det er viralt, men at det mere ligner en klassisk bakterie eller svamp. Der er visse karakteristika, der kan pege os i den ene eller den anden retning. F.eks. vil lærebøgerne fortælle dig, at et fjerformet infiltrat med satellitlæsioner og en plak på endothelet er svamp, og det er det i mange tilfælde også. Men det kan også være bakterier.
“Patientens tilstand er også et fingerpeg,” bemærker han. “Lad os for eksempel sige, at en person, der er på kronisk topisk antibiotika og steroider, udvikler en infektion: Dette øje er i en lokal immunsupprimeret tilstand, og infektionen kan være svampeinfektion. Det miljø, hvor man praktiserer, er også en faktor. I det nordøstlige USA eller det nordlige Californien er det f.eks. usædvanligt, at vi støder på svamp, og ofte er der en specifik årsag til det, når vi gør det, f.eks. en patient på kroniske steroider eller en patient, der er immunsupprimeret på en eller anden måde. I disse tilfælde ville vi tænke mere på Candida eller en gærinfektion. Men hvis man befinder sig i Miami, hvor der er varmt og fugtigt, ser øjenlægerne mere svamp, så de er nødt til at have en større mistanke om det, og svampen er normalt ikke den indolente gærsvamp, men snarere den mere aggressive filamentøse variant.”
Dr. Rapuano siger, at Acanthamoeba kan forårsage specifikke fund, hvis man ved, hvad man skal kigge efter. “I anamnesen siger patienterne ofte, at det har stået på i flere uger”, siger han. “De kan have
Der blev brugt cyanoakrylatvævslim til at behandle det perforerede sår på det foregående billede, hvorefter der blev anbragt en blød kontaktlinse med bandage. Små luftbobler kan ses under kontaktlinsen.
har allerede været behandlet for herpesinfektion, fordi Acanthamoeba ligner den. Desuden har de ofte ekstremt store smerter, som står i et helt ude af proportioner med de kliniske fund og undersøgelsen. I sådanne tilfælde foretager jeg kulturerne, men jeg sender også nogle prøver til patologilaboratoriet for at se efter Acanthamoeba-cyster i epitelet.”
– Kulturering og behandling. Corneaspecialister siger, at den næste beslutning for dem vil være, om de skal dyrke organismen, og for den omfattende øjenlæge, om de skal henvise patienten til dyrkning. Dr. Rapuano forklarer, hvordan han griber dette spørgsmål an. “De ting, der får mig til at dyrke: jo mere centralt det er, jo større det er, jo større det er, jo mere ulcereret det er – alle disse ting gør det værre og gør det mere sandsynligt for mig at dyrke det”, forklarer han. “Jeg vil også dyrke det, hvis der er en usædvanlig historie, der får mig til at mistænke svamp eller Acanthamoeba. Med hensyn til sårets størrelse, hvis det er under 2 mm i diameter, har jeg en tendens til ikke at dyrke det. Hvis det er større end det, har jeg en tendens til at dyrke det. Dette er dog en retningslinje og ikke absolut”
Dr. Hannush erkender, at den almindelige øjenlæge normalt ikke er indstillet på at dyrke, og at han normalt vil starte patienten med et bredspektret antibiotikum. “De fleste bruger en fjerdegenerationsfluorokinolon,” siger han, “eller et meget godt bredspektret lægemiddel, Polytrim, som er trimethoprim og polymixin. Trimethoprim er et meget godt gram-positiv-dækkende lægemiddel, især mod MRSA. Polymixin er et godt gramnegativt lægemiddel, men ikke fantastisk. Moxifloxacin plejede at være det mest populære, fordi det havde en god grampositiv og negativ dækning. Gatifloxacin har sandsynligvis en lidt bedre pseudomonas-dækning. Det er klart, at hvis du er bekymret for et kontaktlinse-relateret sår, så er pseudomonas nummer et på din liste indtil andet er bevist. For pseudomonas, hvis du ikke giver berigede antibiotika, skal du overveje gatifloxacin, ciprofloxacin og tobramycin.”
Dr. Hannush siger, at hornhindespecialisten også vil følge dette forløb for patienter, der ikke allerede har topiske antibiotika om bord, og for hvem såret ikke er synstruende. Hvis der er en betydelig reaktion i det forreste kammer, hypopyon eller et sår tæt på synsaksen, siger han, at hornhindespecialisterne vil skrabe, dyrke og starte patienten på forstærket antibiotika. “Antibiotika med forstærket indhold er normalt tobramycin 14 mg/cc og enten cefazolin 15 mg/cc eller vancomycin 25 mg/cc”, bemærker han. “Alle tre af disse produkter skal tilberedes af en farmaceut, der fremstiller blandinger.”
Behandlingsprotokollerne kan variere. “Jeg ordinerer lægemidlerne til brug hver halve time, mens de er vågne, og hver anden time i løbet af natten,” siger Dr. Hannush. “Jeg giver aldrig hver time i løbet af natten, fordi det gør patienterne helt udmattede. Jeg forsøger også at adskille dråbernes timing, så de ikke vasker hinanden ud.” Dr. Hannush ser derefter patienten efter en eller to dage. “Det første tegn på bedring er et fald i smerterne,” forklarer han. “Dette kan forekomme, selv når såret ikke ser bedre ud. Herefter er det næste tegn re-epithelisering og opløsning af hypopyon. Hypopyonet bliver først organiseret – det vil sige, at det ikke længere er flydende. Man kan ikke se et niveau på den, men i stedet ligner den bare en masse i den nedre vinkel. Til sidst begynder hornhindeinfiltratet at opløses.”
Hvis der er foretaget kulturer, siger subspecialisterne, at de vil justere medicineringen på baggrund af kulturresultaterne for at opnå maksimal effektivitet. “Hvis det viser sig at være svamp, vil vi ændre medicinen betydeligt,” siger Dr. Rapuano. “De får natamycin, hvis det er fusarium, selv om mange apoteker ikke fører det, så det er ikke altid let at finde. Hvis det er Candida, kan man normalt give dem et sammensat amphotericin-drop. Hvis prøverne på patologilaboratoriet er positive for Acanthamoeba, eller hvis jeg har en høj mistanke om Acanthamoeba, begynder jeg dem på Brolene og Baquacil, specielt sammensat.”
Cornealspecialister bemærker også, at steroider kan spille en rolle i behandlingen af nogle sår, selv om de skal bruges med forsigtighed. “Efter et par dage, hvis infektionen er under kontrol, vi ved, hvad vi behandler, og patienten får den rette antibiotika, kan man overveje at starte nogle steroiddråber”, siger han. “Steroider er dog et tveægget sværd, når det gælder patienter med infektioner. Vi bruger dem ikke tidligt til Acanthamoeba eller svamp. Ved bakterieinfektioner kan nogle dog reagere pænt, hvis der er meget betændelse, da det kan blive bedre med fornuftig brug af steroider. Patienter på steroider skal følges meget nøje, og man skal stoppe steroiderne, hvis det ser ud til, at de gør tingene værre. Hvornår man skal starte steroiderne, hvis man overhovedet bruger dem, afhænger af patienten. Det kan være to eller tre dage til en uge efter behandlingen af infektionen. Til denne anvendelse vil vi ofte bruge Lotemax eller Pred Forte t.i.d. eller q.i.d. og se, hvordan det går.”
I løbet af de næste en til tre uger vil Dr. Rapuano langsomt nedsætte medicinen og tilføje en natsalve som erstatning for de dråber, der indgives hele natten. “Vi begynder med en natsalve som gentamycin, ciprofloxacin, polysporin eller lignende og nedsætter derefter langsomt medicinen i løbet af dagen”, siger han. “Vi stopper også steroiddråberne, når betændelsen er forbedret, og fortsætter derfra.”
Svært stillede tilfælde
I nogle tilfælde viser det sig, at organismer er svære at dræbe, eller at sårene ikke heler. Her er, hvordan du skal reagere.
– Skift medicin. Dr. Hannush siger, at i nogle tilfælde kan organismen være anderledes, end du først havde forventet. “Hvis patienten f.eks. er på beriget tobramycin/vancomycin, og der ikke er nogen reaktion, skal du skrabe og dyrke igen,” siger han. “Jeg har lige haft et tilfælde som dette. Jeg skrabede igen og mistænkte et svampesår, så jeg startede patienten empirisk med topisk voriconazol 1%, og han begyndte at få det bedre.”
– Nødtransplantationer. “Hvis de ikke får det bedre, kan man genkultivere,” siger Dr. Rapuano. “Eller man kan afgøre, at det bare er for dybt og ikke kan ses på kulturen, så man kan lave en biopsi: gå ned i en tredjedel til en halv corneatykkelse med et stempel og sende halvdelen til patologi og halvdelen til kulturlaboratoriet.”
“Hvis de er perforerede,” fortsætter Dr. Rapuano, “og det ser ud til, at det kun er en lille perforation i cornea, kan man bruge noget lim til at forsegle perforationen, hvis man tror, at infektionen bliver bedre. Ofte er man dog nødt til at foretage en nødtransplantation – eller en ‘varm’ transplantation.” Han siger, at disse transplantationer kan være små, hvis perforationen er lille og i periferien, men ofte er de nødt til at være store, da de ofte bruges til store centrale sår. Det er også bedre ikke at vente for længe med at gøre det, da såret vokser over tid. “Disse transplantationer har en ret god succesrate med hensyn til at løse infektionen, men de bliver ofte uklare og skal gentages seks til 12 måneder senere”, siger han.
– Ikke-helende sår. Dr. Rapuano siger, at han i nogle sjældne tilfælde er i stand til at dræbe organismen i hornhinden, men at infektionen har gjort så stor skade på vævet, at overfladen har svært ved at hele. “Når vi har behandlet infektionen, og det ser ud til at blive bedre, men hornhindekradset ikke heler godt, bruger vi amnionmembran,” siger han. Mulighederne for dette omfatter kryopreserveret membran som ProKera og dehydreret membran som AmbioDisk, OculoMatrix, BioDOptix eller Aril. “Det er ret ligetil at bruge membranen”, siger Dr. Rapuano. “Der er ikke en stor indlæringskurve. Nogle læger limer dem på, andre syr dem, og andre bruger flere lag.” REVIEW
Dr. Rapuano har været konsulent for Allergan, Bausch + Lomb og Bio-Tissue. Dr. Hannush og Dr. Jeng har ingen økonomiske interesser i nogen produkter, der er omtalt i artiklen.